Primordial com a sua Saúde
As doenças ginecológicas são condições que afetam o sistema reprodutor feminino e podem variar desde infecções leves até problemas mais sérios que requerem tratamento médico adequado. Essas doenças podem afetar mulheres em diferentes fases da vida, desde a adolescência até a menopausa.
É essencial que as mulheres estejam cientes dos sinais e sintomas dessas doenças e busquem atendimento médico adequado sempre que necessário. Realizar consultas ginecológicas periódicas e exames de rotina é importante para prevenir e detectar precocemente possíveis problemas ginecológicos, garantindo assim a saúde e o bem-estar reprodutivo ao longo da vida.

Um problema que normalmente incomoda as mulheres ao longo da vida e representa uma das principais causas de consultas ginecológicas.
Antes de falar mais sobre ela é importante ressaltar que: nem todo fluxo genital implica em uma doença e nem toda doença é infecciosa.
As mulheres possuem uma secreção vaginal fisiológica que pode variar de intensidade de acordo com influências hormonais (fase do ciclo menstrual, uso de hormônios, gravidez), orgânicas (excitação sexual) e psicológicas.
Quando o equilíbrio entre estes fatores se rompe é que ocorrem os processos inflamatórios e infecciosos, os quais são chamados de “vulvovaginites” ou corrimento vaginal como preconiza o Ministério da Saúde. Esse corrimento vaginal geralmente se caracteriza por aumento do fluxo vaginal associado a prurido (coceira) vulvovaginal, dor ou ardor ao urinar e sensação de desconforto pélvico. Entretanto, muitas infecções genitais podem ocorrer sem nenhum sintoma.
As três principais causas de corrimento vaginal e que representam 95% dos casos são: vaginose bacteriana, candidíase vulvovaginal e a tricomoníase.
A vaginose bacteriana é um conjunto de sinais e sintomas resultante de um desequilíbrio da flora vaginal, que implica numa diminuição dos lactobacilos e um crescimento de bactérias, principalmente a Gardnerella vaginalis. epresenta a principal causa de corrimento vaginal incidindo em aproximadamente 45% das mulheres. Não se trata de infecção de transmissão sexual, apenas pode ser desencadeada pela relação sexual em mulheres predispostas, ao terem contato com sêmen de pH elevado.
Suas características clínicas incluem corrimento vaginal com odor fétido (semelhante a “peixe podre”), mais acentuado após a relação sexual e durante o período menstrual, corrimento vaginal branco-acinzentado, de aspecto fluido ou cremoso e algumas vezes bolhoso. Embora o corrimento seja o sintoma mais frequente, quase a metade das mulheres com vaginose bacteriana são completamente assintomáticas. O tratamento recomendado se dá com uso de antibiótico.
É uma infecção da vulva e vagina, causada por um fungo que habita a mucosa vaginal e digestiva, que cresce quando o meio torna-se favorável para o seu desenvolvimento. Representa a segunda causa mais comum de corrimento vaginal. A relação sexual não é a principal forma de transmissão, visto que esses organismos podem fazer parte da flora endógena em até 50% das mulheres assintomáticas. Cerca de 80 a 90% dos casos são devidos à Candida albicans.
Alguns fatores podem predispor a proliferação do fungo causando a candidíase como: gravidez, diabetes, obesidade, uso de anticoncepcionais orais de altas dosagens, uso de antibióticos ou corticóides, hábitos de higiene e vestuário inadequados e contato com substâncias alérgenicas ou irritantes.
Os sinais e sintomas mais comumente apresentados são: prurido (coceira) vulvovaginal (principal sintoma), ardor ou dor à micção, corrimento branco, grumoso, inodoro e com aspecto caseoso (“leite coalhado”), vermelhidão e edema vulvar, fissuras e maceração da vulva, dor durante a relação sexual, fissuras e maceração da pele e vagina e escoriações de coçadura. O tratamento pode ser feito com antifúngicos na forma de creme vaginal ou por via oral.
É uma infecção causada por um protozoário chamado Trichomonas vaginalis que tem os seres humanos como únicos hospedeiros e nos homens costuma ser assintomáticos, enquanto nas mulheres quase sempre causam sintomas. Sua transmissão ocorre através da relação sexual desprotegida.
O sintoma predominante é o corrimento abundante, amarelo ou amarelo-esverdiado (mais comum), mal cheiroso e bolhoso. São comuns também os sintomas inflamatórios na vulva e na vagina, como: ardência, vermelhidão e edema vulvar e vaginal, prurido vulvar e, às vezes, dor ao iniciar a relação sexual. Em alguns casos pode acometer a uretra e bexiga e causar ainda dor ao urinar, aumento na frequência e volume urinário e dor em baixo ventre.
O tratamento é feito com antifúngicos por via oral.
A Candidíase e a Vaginose, por não serem doenças sexualmente transmissíveis, podem ser evitadas com medidas simples como: hábitos de higiene adequados, dormir sem calcinha, usar calcinha de algodão, dar preferência a roupas mais soltas e leves de modo a proporcionar uma boa ventilação. Já a Tricomoníase, como é uma DST, pode ser evitada com uso de camisinha.



Infecção da bexiga que é geralmente causada por uma bactéria comum chamada E. Choli que vive em nossos intestinos.
Pode acometer os homens também, mas geralmente agride mais as mulheres por termos a uretra mais curta e mais próxima do ânus que os homens. Por isso a prevenção é utilizar o papel higiênico sempre de frente para trás, tomar bastante água, não segurar urina por muito tempo, ter hábitos regulares de higiene e evitar roupas muito apertadas.
Mulheres que trabalham sentadas devem ter especial cuidado.

Mais conhecida como cândida, a candidíase pode causar coceira intensa, corrimento esbranquiçado ou amarelado espesso, ardor ao urinar e nas relações sexuais.
Acontece geralmente em fases de baixa imunidade do organismo, em períodos em uso de antibióticos, anticoncepcionais, corticóides, em mulheres diabéticas e nas portadoras de HPV.
A prevenção consiste em evitar que os fungos que vivem no organismo cresçam, manter a saúde em boas condições, glicose controlada, evitar roupas apertadas e uso de absorventes internos constantemente.



A Doença Inflamatória Pélvica (DIP) é uma infecção e inflamação dos órgãos reprodutivos internos da pelve feminina, frequentemente causada por bactérias sexualmente transmissíveis.
Os sintomas incluem dor pélvica intensa, desconforto durante a relação sexual, corrimento vaginal anormal, febre e náuseas. A infecção pode levar a complicações graves, como cicatrizes nas trompas de falópio e infertilidade. O diagnóstico é feito por meio de exames físicos, análises de sangue e culturas de secreções vaginais.
O tratamento envolve o uso de antibióticos e a prevenção é fundamental, através de práticas sexuais seguras e exames ginecológicos regulares.
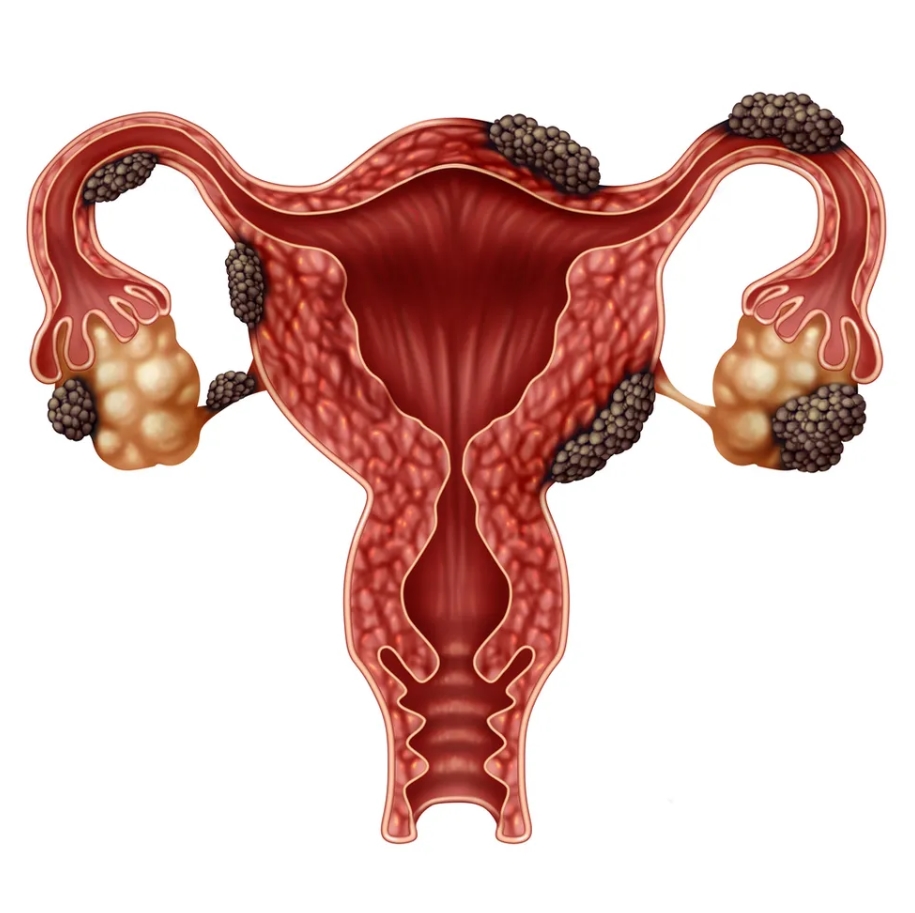

Frequente na idade reprodutiva, é conhecida como a “doença da mulher moderna”, por conta do adiamento da maternidade ou pela opção de não engravidar.
A endometriose é uma doença ginecológica que se caracteriza pela presença do tecido do endométrio, camada que reveste o interior do útero, fora de seu lugar habitual.
É um transtorno ginecológico que causa diversos desconfortos – cólicas menstruais fortes, diarreia, dor pélvica crônica, dor nas relações sexuais – e pode levar à infertilidade.
Algumas mulheres podem não apresentar sintomas, mas em geral sim e os sinais costumam ser: cólica menstrual, dor pélvica crônica, dor na relação sexual, sangramento ou dor ao urinar, constipação intestinal.
O diagnóstico realizado pelo médico ginecologista leva em consideração os sintomas e também são realizados exames como o ultrassom, a ressonância magnética e exame de sangue (marcadores tumorais). Porém, neste caso, um diagnóstico definitivo só é possível por biopsia.
O tratamento é feito com o uso de anticoncepcionais, cirurgias para a retirada das lesões e, para as mulheres que querem ser mães, em geral será preciso submeter-se a tratamentos de reprodução assistida, como a inseminação intrauterina e a fertilização in vitro.
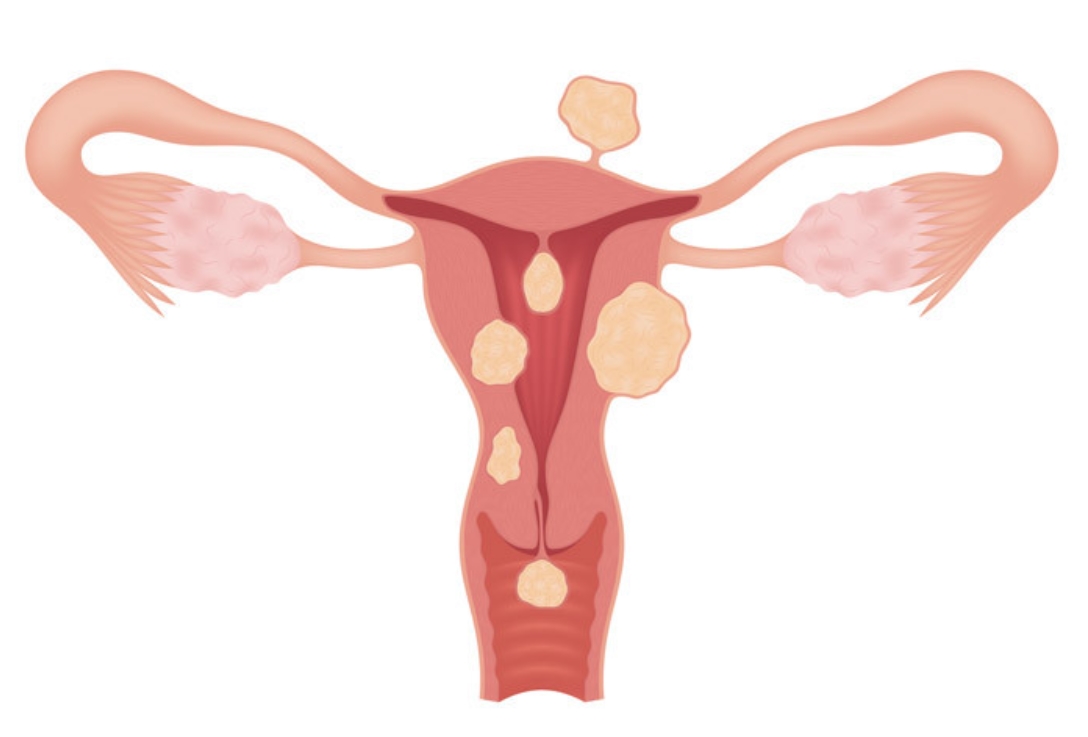
A fibrose uterina (mioma), assim como a endometriose, acomete as mulheres em idade fértil.
O mioma uterino é um tumor benigno composto por tecido uterino e pode permanecer estável por anos e sem causa aparente começar a crescer excessivamente e de forma rápida em pouco tempo.
As causas da sua formação são desconhecidas, porém acometem mais as mulheres negras e com obesidade. Pode causar hemorragias com coágulos, cólicas intensas, aumento do útero, dor na relação sexual e infertilidade.
A maioria das mulheres (aprox. 75%) não apresentam nenhum sintoma, mas em outros casos os sintomas podem acontecer e os mais comuns são: fluxo menstrual intenso, cólicas menstruais, anemia, sangramento fora do período menstrual, urgência de urinar, dor abaixo do umbigo ou sensação de pressão na região, dor durante a relação sexual.
O diagnóstico se dá exatamente pelos sintomas da paciente e pela ultrassonografia.

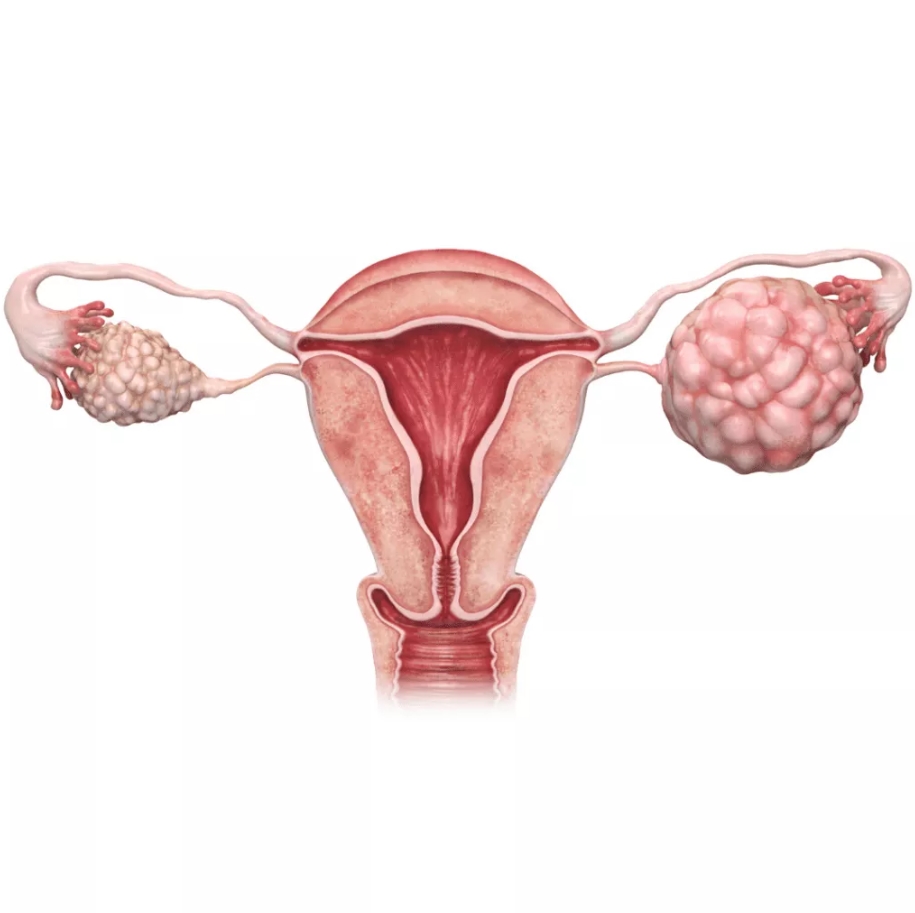

Um distúrbio que geralmente se inicia na puberdade ou adolescência, quando os ovários apresentam grandes quantidades de folículos iniciais.
Atinge cerca de 10% das mulheres em idade reprodutiva e é considerada uma das causas mais frequentes de infertilidade em mulheres que não ovulam adequadamente (anovulação).
Além da anovulação, a mulher com ovários policísticos ovula menos e tem ciclos menstruais irregulares, tem mais liberação de hormônios androgênios e resistência à insulina (diabetes tipo 2). Os principais sintomas são: dificuldade para engravidar, diabetes, pelos nos seios, buço e queixo. Pele oleosa e acneica, queda de cabelos, obesidade e manchas escuras no pescoço e axilas.
A síndrome também possui relação com o desenvolvimento de doenças cardiovasculares, resistência à insulina e obesidade.
Por mais que o problema não seja contagioso, a doença ginecológica pode voltar, pois não tem cura, somente é controlada através dos seguintes tratamentos: com o uso de medicamentos que variam de acordo com o quadro de sintomas da paciente e suas complicações; normalmente, é indicada a utilização de anticoncepcionais hormonais como pílulas, pois auxiliam na diminuição do hormônio masculino e controlam o ciclo menstrual; manter hábitos de vida saudáveis, fazer exercícios e evitar a obesidade.
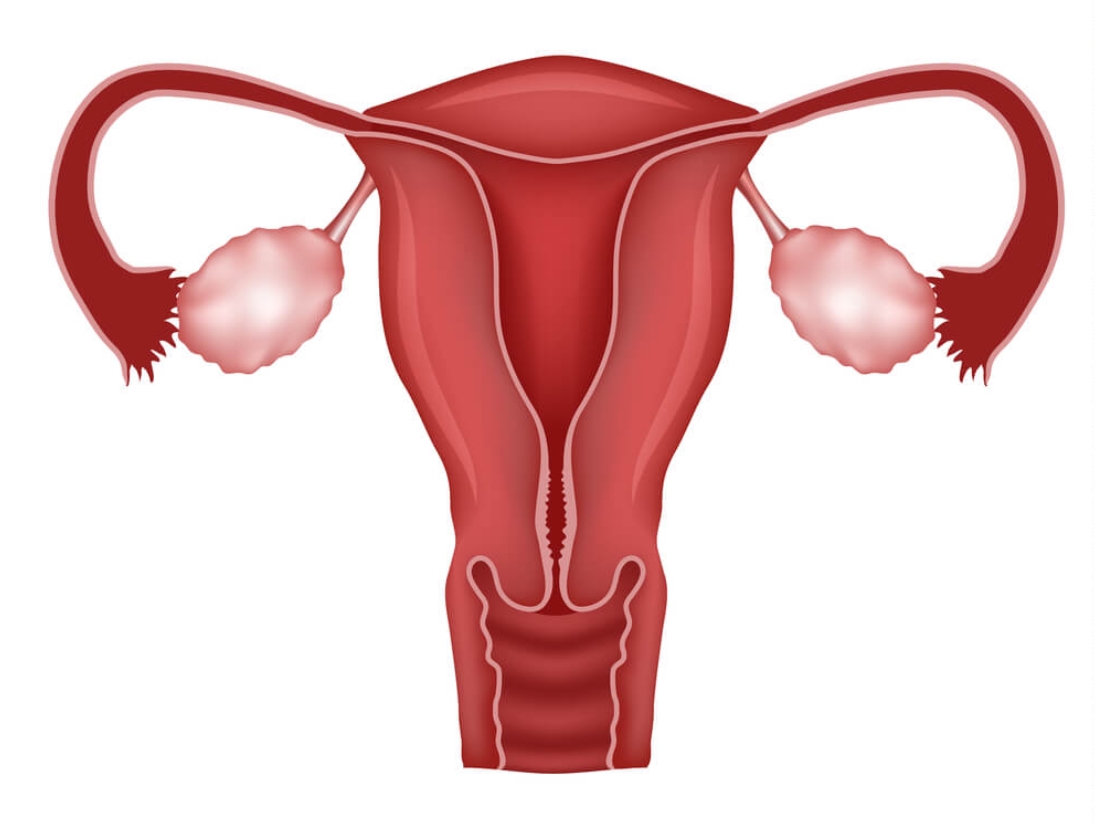
Cistos ovarianos são bolsas cheias de líquido que se formam nos ovários, estruturas essenciais no sistema reprodutivo feminino. Esses cistos podem variar em tamanho, desde muito pequenos até grandes o suficiente para causar desconforto. Geralmente, eles se desenvolvem durante o ciclo menstrual normal como parte do processo de ovulação. No entanto, em algumas situações, esses cistos podem se tornar anormais ou causar complicações.
Os cistos ovarianos funcionais são os tipos mais comuns e costumam se resolver por conta própria, sem necessidade de tratamento. Eles geralmente não causam sintomas perceptíveis e desaparecem após algumas semanas ou meses. Entretanto, em alguns casos, eles podem crescer, romper ou torcer, causando dor pélvica aguda e desconforto.
Em contraste, cistos ovarianos patológicos são menos comuns e podem ser mais preocupantes. Eles podem ser resultado de crescimento anormal das células ovarianas e incluem tipos como cistadenomas e endometriomas. Esses cistos podem crescer significativamente, causar dor crônica, pressão abdominal ou, em casos raros, ser um sinal de condições mais graves.
A detecção e diagnóstico de cistos ovarianos frequentemente envolvem exames de imagem, como ultrassonografia, e uma avaliação clínica completa feita por um ginecologista. O tratamento dependerá do tipo de cisto, seu tamanho e sintomas associados. Cistos funcionais menores geralmente não requerem intervenção, enquanto cistos maiores, persistentes ou sintomáticos podem necessitar de remoção cirúrgica.


A Osteoporose afeta principalmente mulheres na fase pós-menopausa e se caracteriza pela perda acelerada de massa óssea, que ocorre durante o envelhecimento.
A doença provoca a diminuição da absorção de minerais e de cálcio, tornando os ossos porosos e frágeis.
A prevenção consiste em um estilo de vida saudável, alimentação rica em cálcio e exercícios físicos.



As Infecções Sexualmente Transmissíveis (ISTs) são doenças causadas por microrganismos, como bactérias, vírus e parasitas, que são transmitidos principalmente através do contato sexual. Essas infecções podem afetar os órgãos genitais, boca, garganta e, em alguns casos, outras partes do corpo.
Existem várias ISTs comuns, incluindo a clamídia, gonorreia, sífilis, herpes genital, HPV (Papilomavírus Humano), HIV (Vírus da Imunodeficiência Humana) e tricomoníase, entre outras. Cada IST tem sintomas e complicações específicas, variando desde infecções leves até condições mais graves que podem levar a problemas de saúde de longo prazo, como infertilidade, câncer e danos ao sistema imunológico.
Uma característica preocupante das ISTs é que, em muitos casos, elas podem ser assintomáticas, ou seja, uma pessoa infectada pode não apresentar sinais visíveis da infecção. Isso faz com que a pessoa possa transmitir a infecção a parceiros sexuais sem saber. Portanto, a detecção precoce, o tratamento adequado e a prevenção são fundamentais para controlar a propagação dessas infecções.
A prevenção das ISTs envolve práticas sexuais seguras, como o uso regular de preservativos masculinos ou femininos, que ajudam a reduzir significativamente o risco de transmissão. Além disso, a realização de exames regulares, especialmente após a iniciação sexual com um novo parceiro, é importante para a detecção precoce e tratamento adequado, se necessário.
O tratamento das ISTs varia de acordo com o tipo de infecção e pode incluir o uso de antibióticos, antivirais e outros medicamentos específicos. É essencial seguir as orientações médicas e completar todo o tratamento prescrito para garantir a erradicação da infecção.

O câncer de mama, apesar de atingir também os homens, mais comum entre as mulheres. Considerado, a segunda maior causa de morte de mulheres no Brasil – atrás somente das doenças cardíacas – é também o segundo câncer mais comum.
Não existe uma causa específica conhecida, mas sabe-se que as mulheres que têm caso na família, as que menstruaram muito precocemente, que entraram tardiamente na menopausa e as que nunca amamentaram, estão mais propensas a desenvolver o câncer de mama.
O melhor tratamento ainda é a prevenção: a realização regular do autoexame com regularidade e a mamografia periódica.
